Рак предстательной железы (РПЖ) – одно из наиболее распространенных онкологических заболеваний среди мужчин в Украине. В 2023 году было зарегистрировано более 7 тысяч новых случаев, что на 10% больше по сравнению с предыдущим годом. Количество смертей оставалось стабильным – около 2,5 тысяч. Основной причиной высокой смертности является поздняя диагностика: более половины случаев выявляются на III–IV стадиях, что связано с низкой популярностью профилактических обследований среди мужчин.
Для эффективного лечения важно не только выявить онкологическое заболевание, но и точно определить его стадию, степень злокачественности и группу риска. Эти показатели позволяют врачу прогнозировать течение заболевания и выбирать индивидуальную стратегию терапии, учитывая особенности конкретного пациента.
Понимание стадирования и классификации рака предстательной железы помогает спрогнозировать развитие болезни, выбрать оптимальный метод лечения и снизить риск осложнений. Совместно со специалистами Больницы израильской онкологии LISOD мы подробно разберем, как определяются стадии заболевания, оценивается агрессивность опухоли и формируются группы риска, чтобы каждый пациент получил максимально персонализированный подход к терапии.
Стадирование рака предстательной железы
Стадия рака – это показатель, который описывает, насколько опухоль развилась и распространилась в организме. Определение стадии позволяет врачу понять, где находится скопление аномальных клеток, насколько они локализованы или проникли в близлежащие ткани, а также выбрать оптимальный подход к лечению. Для оценки стадии чаще всего используют систему TNM и числовую систему стадирования.
Система TNM
Система TNM описывает рак по трем ключевым аспектам:
- T (Tumor) – размер и локализация опухоли.
- N (Nodes) – поражение лимфатических узлов.
- M (Metastasis) – наличие метастазов, то есть распространения рака на другие органы.
T – опухоль:
- T1 – опухоль ограничена предстательной железой, слишком мала, чтобы ее можно было прощупать или увидеть на обследовании. Обычно выявляется при биопсии после повышения ПСА или случайно после операции.
- T2 – опухоль все еще в пределах предстательной железы, но уже прощупывается или видна на сканировании:
- T2a – поражена половина одной доли;
- T2b – поражена более половины одной доли;
- T2c – поражены обе доли.
Опухоли T1-T2 называют ранними или локализованными, они редко распространяются на лимфатические узлы.
- T3 – опухоль вышла за пределы предстательной железы:
- T3a – через капсулу органа;
- T3b – с вовлечением семенных пузырьков.
- T4 – опухоль проникла в соседние органы, например, мочевой пузырь, прямую кишку или мышцы, контролирующие мочеиспускание. Опухоли T3-T4 называются местнораспространенным раком.
N – лимфатические узлы:
- N0 – лимфатические узлы не поражены.
- N1 – рак обнаружен в одном или нескольких близлежащих узлах.
M – метастазы:
- M0 – метастазов нет.
- M1 – аномальные клетки распространились на другие органы, чаще всего на кости; такой рак называют метастатическим.
Система TNM помогает врачу получить полное представление о локализации и распространении опухоли, что важно для выбора противоопухолевой терапии.

Числовая система стадирования
На основе данных TNM формируется числовая стадия:
- Стадия I – опухоль находится внутри предстательной железы.
- Стадия II – опухоль больше, но все еще ограничена органом.
- Стадия III – опухоль проросла капсулу и может затрагивать семенные пузырьки.
- Стадия IV – опухоль вышла за пределы предстательной железы или распространилась на другие органы.
Как это интерпретируют врачи:
- Стадии I-II – ранний, локализованный рак.
- Стадии III-IV без метастазов – местнораспространенный рак.
- Стадия IV с метастазами – запущенный, метастатический рак.
Оценка злокачественности рака простаты
Степень злокачественности онкологического заболевания определяется по тому, как раковые клетки выглядят под микроскопом. Для этого берутся образцы ткани во время биопсии. Эта информация помогает врачу понять, насколько быстро опухоль может расти и распространяться. Для оценки степени злокачественности используют две взаимосвязанные системы: шкалу Глисона и группы классов.
Шкала Глисона
Шкала Глисона – одна из самых распространенных систем для оценки рака предстательной железы. Она анализирует структуру и внешний вид клеток опухоли по сравнению с нормальными клетками ткани предстательной железы.
Каждому образцу присваивается оценка от 1 до 5:
- 1-2 – клетки выглядят почти как нормальные.
- 3 – промежуточная степень изменения.
- 4-5 – клетки сильно отличаются от нормальной ткани
Врач оценивает все образцы биопсии и определяет:
- Наиболее распространенный тип клеток.
- Наиболее агрессивный тип клеток.
Суммируя эти данные, получают индекс Глисона. Например:
- 3 + 4 – большинство клеток оцениваются как 3, а самая агрессивная часть – 4;
- 4 + 3 – наоборот, преобладают клетки степени 4, но встречаются и клетки степени 3.
Что означает индекс Глисона:
- 6 – медленно растущий рак.
- 7 – промежуточный уровень (средняя скорость роста).
- 8-10 – высокая степень злокачественности, опухоль растет и распространяется быстрее.
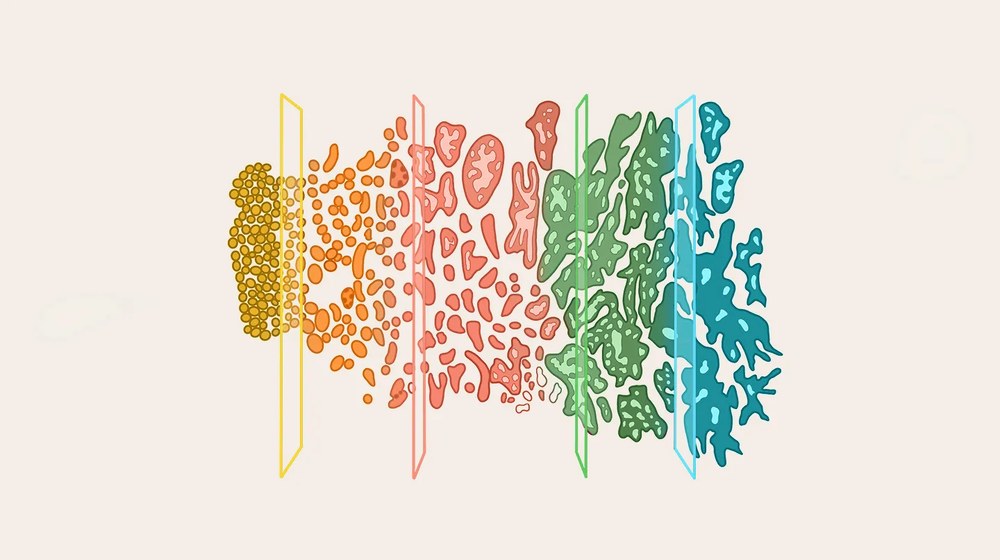
Группы классов
Группы классов дают еще более наглядную оценку агрессивности опухоли на основе индекса Глисона:
- Группа 1 – индекс Глисона 6.
- Группа 2 – индекс 7 (3+4).
- Группа 3 – индекс 7 (4+3).
- Группа 4 – индекс 8.
- Группа 5 – индекс 9-10.
Чем выше группа, тем выше вероятность того, что рак будет расти быстрее и потребует более интенсивного лечения. Например, пациент с группой 3 может нуждаться в более активной терапии по сравнению с пациентом из группы 2.
Группы риска рака предстательной железы
Аномальные изменения в простате делятся на группы риска, которые помогают врачам прогнозировать течение болезни и выбрать оптимальный подход к лечению. Оценка группы риска позволяет индивидуально подобрать стратегию терапии – от наблюдения до активного вмешательства.
В Украине рак предстательной железы традиционно классифицируется на три группы риска, которые основаны на следующих факторах:
- Стадия рака (локализация и распространение опухоли).
- Уровень ПСА (простатспецифического антигена, нг/мл).
- Индекс Глисона (степень злокачественности клеток по биопсии).
Эти параметры позволяют оценить, насколько быстро опухоль может прогрессировать и распространяться, и определить оптимальную тактику ведения пациента.
1. Низкий риск
- Стадия: T1–T2a (опухоль ограничена одной долей предстательной железы, не выходит за ее пределы).
- ПСА: < 10 нг/мл.
- Глисон: 6 (группа 1).
Характеристики:
- Опухоль растет медленно и редко распространяется на лимфатические узлы или другие органы.
- Вероятность прогрессирования минимальна.
- Часто лечение может ограничиваться активным наблюдением, без немедленного вмешательства.
- При необходимости лечение включает локальные методы, например, радикальную простатэктомию или целенаправленную лучевую терапию.

2. Промежуточный риск
- Стадия: T2b–T2c (опухоль охватывает более половины одной доли или обе доли).
- ПСА: 10–20 нг/мл.
- Глисон: 7 (группа 2-3).
Характеристики:
- Рак растет быстрее, чем при низком риске, и имеет умеренную вероятность распространения.
- Промежуточный риск делят на благоприятный и неблагоприятный, в зависимости от точного сочетания ПСА, стадии и индекса Глисона.
- Лечение может включать:
- Хирургическое удаление предстательной железы.
- Лучевую терапию.
- Гормональную терапию в комбинации с другими методами при неблагоприятном прогнозе.
- В некоторых случаях возможен вариант активного наблюдения, но чаще требуется активное лечение.
3. Высокий риск
- Стадия: T3-T4 (опухоль выходит за пределы предстательной железы, может проникать в семенные пузырьки, мочевой пузырь или близлежащие ткани).
- ПСА: > 20 нг/мл.
- Глисон: 8-10 (группа 4-5).
Характеристики:
- Опухоль агрессивна и с высокой вероятностью распространяется на лимфатические узлы или другие органы (метастазы).
- Требуется интенсивное лечение, часто комбинированное:
- Хирургия.
- Лучевая терапия.
- Гормональная терапия.
- В некоторых случаях – химиотерапия при наличии метастазов.
- Пациенты с высоким риском требуют тщательного наблюдения после лечения и регулярного контроля уровня ПСА.

Оценка группы риска играет ключевую роль в лечении пациента с раком предстательной железы. Она помогает врачу подобрать индивидуальный план лечения, учитывая особенности опухоли и общее состояние организма. На основании группы риска можно спрогнозировать, насколько быстро опухоль может расти и распространяться, а также определить, какие методы терапии будут наиболее эффективными. Такая оценка снижает риск как недостаточного лечения, так и излишне агрессивного вмешательства: пациенты с низким риском получают щадящее наблюдение, тогда как при высоком риске назначается своевременное комплексное лечение. Кроме того, оценка группы риска является важной основой для мониторинга после терапии и оценки ее эффективности.